第22回 健康管理リスク政策(3)
前回は、厚生労働省の健康増進対策の概要について示したが、今回は、企業での健康管理リスク政策を具体的に示すことにする。
生活習慣病を有する労働者に対し、職務上の適切な配慮や適切な健康管理がなされない場合、疾病が増悪することがあり、早期発見と予防のための適切な健康管理が極めて重要である。労働安全衛生法により、職場の健康管理を行うことが義務づけられ、労働者の健康状態などの把握のため、一般健康診断、特殊健康診断として必要最小限の健康診断項目が定められている。
職場における一般健康診断は、1年以内ごとに1回、定期健康診断が行われることが義務づけられている。この健康診断項目は、厚生労働省の指導により年々項目数が増え、2008年4月より義務づけられた、「特定健康診査」(いわゆるメタボ検診)と関わる項目も追加され、以下のようになった。
1. 既往歴・喫煙歴・服薬歴・業務歴の調査
2. 自覚症状および他覚症状の有無の検査
3. 身長、体重、視力、腹囲、および聴力の検査(1000Hz・30dB、4000Hz・40dB)
4. 胸部X線検査、および喀痰検査
5. 血圧の測定
6. 尿検査(尿中の糖および蛋白の有無の検査)
7. 貧血検査(赤血球数、血色素量)
8. 肝機能検査(GOT、GPT、γ‐GTP)
9. 血中脂質検査(LDLコレステロール、HDLコレステロール、中性脂肪)
10. 血糖検査(空腹時血糖またはヘモグロビンA1c)
11. 心電図検査
なお、これらの項目には含まれていないが、早期癌の発見などを目的に、40歳以上を対象に、胃部X線検査や便潜血検査、腹部超音波検査、マンモグラフィ健診などを企業負担で行っているところもある。これらの検査を追加することによって、人間ドックで行われる検査内容にほぼ匹敵する。これらの方法により、健康リスクをより少なくできるのはいうまでもない。
一般健康診断の結果、その結果に基づく事後措置や保健指導の実施(二次健康診断)が必要であり、異常所見があると診断された労働者については、当該労働者の健康を保持するための必要な措置について、3ヶ月以内に、医師または歯科医師の意見を聴き、その意見の内容を健康診断個人票に記載することとされている。この意見を勘案し、健康保持に努める必要があると認める労働者に対しては、医師または保健師による保健指導を行うよう努めるとし、必要があれば、就業時間の変更、作業の転換、労働時間の短縮などの措置を講じることが出来る。
しかしながら、ここまでの健康管理が厳重にできる環境があっても、実際には二次健診でのアドバイスすら守られないことも多く、充分な健康管理が徹底されておらず、そこに大きなリスクがはらんでいる。労働者には自主的な健康管理の努力が求められているが、基礎知識や健康への意識が欠けていることが一因になっていると思われる。
そこで、労働者の健康を確保していくには、労働者の自助努力に加えて、事業者の行う健康管理の積極的な推進が必要で、単に健康障害を防止するという観点のみならず、さらに一歩すすんで、継続的かつ計画的に心身両面にわたる積極的な健康保持増進を目指すために、「事業場における労働者の健康保持増進のための指針(THP:Total Health Promotion 指針)を策定し、心身両面にわたる健康保持増進措置を推進している。具体的な内容を表で示す(表1【図14】)。これ以外にも、職場におけるメンタルヘルス対策や過重労働による健康障害防止対策などが具体的な指針で行われている。
今回、3回にわたって、健康管理リスク政策について述べたが、その中で、健康リスクをゼロにすることの難しさと健康管理の重要性、健康保持のための基礎知識が理解できたものと確信している。結局のところ、企業の健康管理リスク政策は充分確立したものとなっているが、リスク政策の浸透という意味では、いまだ不十分であり、健康管理特有の課題と言えるのかもしれない。
参考資料
1)労働衛生のしおり 平成21年度 中央労働災害防止協会/編
2)職場におけるメンタルヘルス対策・過重労働対策・心身両面にわたる健康づくり
http://www.mhlw.go.jp/bunya/roudoukijun/anzeneisei12/index.html
表1【図14】 企業が行う健康の保持増進措置の内容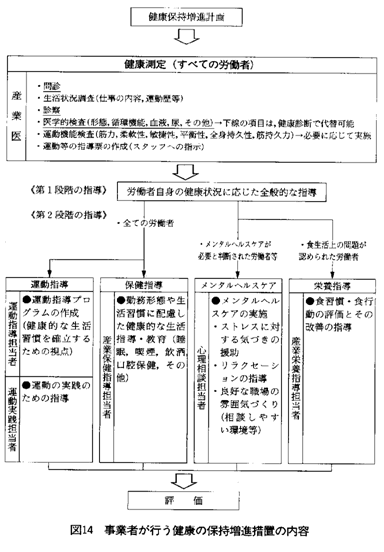 |
